Guías para el Manejo precoz de pacientes con Ictus Isquémico Agudo
Autor: © Dr. Luis Alberto Sánchez publicación original del 27/05/2014 para el site Prontuarioweb
Dos de las Guías más útiles que disponemos en la actualidad, son las de Manejo de Ictus Isquémico y Hemorrágico, desarrolladas por la American Heart Association y la American Stroke Association. En el año 2007 se publicaron la revisión de ambas que reemplazaban a las anteriores. Las próximas nuevas revisiones estaban programadas para el año 2010.
De esta manera, en el año mencionado fue publicada la nueva revisión de la Guía de Manejo del Ictus Hemorrágico; sin embargo no hubo nueva revisión de la correspondiente a Ictus Isquémico, hecho un tanto previsible porque en 2009 se publicó una actualización de la revisión de 2007.
Finalmente la nueva revisión esperada fue publicada en 2013. Este artículo es un resumen muy conciso de la misma. Se han obviado los siguientes itens Fibrinolisis intravenosa, Intervenciones Endovasculares e Intervenciones Quirúrgicas. Para aquellos lectores que deseen ver el artículo original, está disponible en la dirección: http://stroke.ahajournals.org/.
Manejo Pre-hospitalario
- Se recomienda la realización de programas educativos en Accidentes Cerebro Vasculares dirigido a Médicos, personal Hospitalario y personal de Emergencia, para de esta manera incrementar el número de pacientes tratados y la calidad de la atención.
- Debe disponerse de una línea telefónica para comunicación y coordinación de los casos (tipo 911).
- La atención prehospitalaria debe utilizar métodos de evaluación estandarizados.
- El personal de paramédico debe comenzar el tratamiento del Accidente Cerebro Vascular in situ (aplicación del ABC).
- Los pacientes deben ser trasladados rápidamente a la Institución Hospitalar adecuada más cercana.
Implementación de Centros de Ictus y Mejora de la Calidad
- Se recomienda la creación de Centros adecuados para la atención de Ictus Isquémico.
- Debe existir una evaluación de la calidad de atención y procesos en dichos centros por un ente imparcial.
- Debe formarse comisiones institucionales multi-disciplinarias que tengan por finalidad la permanente mejora de la calidad de atención.
- Si no hubiere un profesional idóneo para la interpretación de las imágenes se recomienda implementar un servicio de Tele-Radiología.
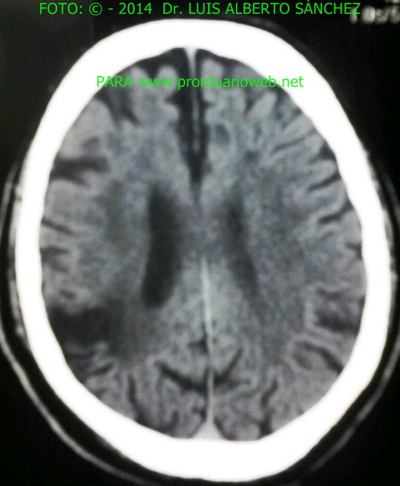
TOMOGRAFIA CEREBRAL: Aumento del volumen de los surcos corticales debido a cambios tróficos encefálicos.
Evaluación y diagnóstico del Ictus Isquémico Agudo
- Se recomienda la implementación de un protocolo de atención de emergencia a los pacientes con sospecha de Ictus Isquémico. El objetivo ideal es completar la evaluación e iniciar el tratamiento fibrinolítico en < 60 minutos de la llegada del paciente al Departamento de Emergencia.
- Se recomienda el empleo de una escala para la evaluación del paciente (preferible el NIHSS).
- Se recomienda un número limitado de exámenes hematológicos, de coagulación y bioquímica. Solo el dosaje de Glicemia debe preceder el inicio intravenoso de rtPA.
- Se recomienda la realización de un Electrocardiograma basal y el dosaje de Troponina, sin embargo estos procedimientos no deben atrasar el inicio intravenoso de rtPA.
- El valor de los Rayos X de tórax en el momento hiperagudo del Ictus Isquémico no está claro, mas si se opta por su realización no debe atrasar el inicio intravenoso de rtPA.
Diagnóstico Precoz: Neuro-imágenes en pacientes con sintomatología aún presente
- Debe realizarse Neuro-imágenes (cerebro) antes de iniciar la terapia específica del Ictus Isquémico. En la mayoría de los casos una TAC sin contraste provee información necesaria para la toma de decisiones.
- La TAC sin contraste o la IRM son pre-requisitos para la administración rtPA, se realizan para pesquisar la presencia de alguna hipodensidad o hiperintensidad respectivamente.
- Una hipodensidad marcada (franca) en la TAC sin contraste aumenta el riesgo de sangrado durante la aplicación de rtPA. Si dicha hipodensidad abarca más de un tercio del territorio de la Arteria Cerebral Media, debe evitarse la aplicación del fibrinolítico.
Diagnóstico Precoz: Neuro-imágenes en pacientes con sintomatología resuelta
- Se debe realizar estudios de imagenología carotídea no invasiva, como parte del estudio de pacientes con sospecha de AIT.
- Se recomienda la realización de imagenología no invasiva de la vasculatura intracraneal para determinar la presencia de oclusión o estenosis proximal.
- En los pacientes con sintomatología isquémica transitoria deberá realizarse estudio de neuro-imágenes dentro de las 24 horas de inicio del cuadro clínico. La IRM DWI es el estudio recomendado.
Tratamiento de Soporte y de las Complicaciones Agudas
- Realizar monitoreo cardiaco para descartar la presencia de Fibrilación Auricular u otras arritmias potencialmente graves que necesitarían tratamiento de emergencia.
- En los pacientes con PA elevada pero elegibles para rtPA, se debe disminuir cuidadosamente hasta valores < 185/110 mm Hg para iniciar el tratamiento fibrinolítico. Estos valores de PA deben mantenerse durante las primeras 24 horas de aplicada la medicación.
- Realizar control de vía aérea y asistencia ventilatoria en los pacientes cn disminución de la conciencia.
- Administrar O2 suplementario para pantener la SO2 > 94%.
- Identificar y tratar los episodios de hipertermia (> 38°C).
- En los pacientes con marcada elevación de la PA y que no serán sometidos a fibrinólisis, el objetivo ideal es disminuir 15% el valor de la PA en las primeras 24 horas de inicio del cuadro clínico. Existe el concenso que la medicación antihipertensiva debe evitarse a menos que sea > 220/120 mm Hg.
- Corregir la hipovolemia con solución salina y las arritmias que disminuyan el gasto cardiaco.
- Tratar la hipoglicemia (glicemia < 60 mg%).
- El uso de la medicación antihipertensiva en los pacientes con HTA previa y que estuvieren estables, es seguro después de las primeras 24 horas de inicio del cuadro clínico.
- Tratar la hiperglicemia y mantener la glicemia en 140-18- mg%.
- No se recomienda el uso de O2 suplementario en pacientes no hipóxicos.
Anticoagulación
- No está bien establecida la utilidad de Argatroban y otros Inhibidores de la trombina.
- No está bien establecida la utilidad de la anticoagulación de urgencia en pacientes con estenosis severa de la Arteria Carótida Interna ipsilateral al Ictus Isquémico.
- No realizar anticoagulación de urgencia con el objetivo de prevenir un Ictus recurrente precoz o la mejoría después de un Ictus Isquémico Agudo.
- No realizar anticoagulación de urgencia para el manejo de condiciones no-cerebrales en pacientes con Ictus moderado o grave, debido alelevado riesgo de hemorragia intracerebral como complicación.
- No iniciar la terapia anticoagulante en las primeras 24 horas posteriores al uso de rtPA.
Antiagregantes plaquetarios
- Administrar AAS (dosis inicial 325 mg) dentro de las 24 a 48 horas de inicio del cuadro clínico.
- No está bien establecida la utilidad del Clopidogrel en el tratamiento del Ictus Isquémico Agudo.
- El AAS no es sustituto de otras intervenciones terapéuticas en el Ictus Isquémico Agudo.
- No administrar AAS ni otros antiplaquetarios como coadyuvante del tratamiento dentro de las 24 horas del uso de rtPA.
Expansores de volumen, Vasodilatadores e Inducción de Hipertensión
- En casos excepcionales con hipotensión produciendo secuela neurológica, se puede indicar vasopresores para mejorar la perfusión cerebral.
- No está bien establecida la administración de Albúmina como tratamiento en el Ictus Isquémico Agudo.
- No está bien establecida la utilidad de hipertensión inducida por medicamentos.
- No se debe producir hemodilución mediante la exansión de volumen.
- No se debe adiministrar vasodilatadores (pentoxifilina) en los pacientes con Ictus Isquémico.
Agentes Neuroprotectores
- Los pacientes usuarios de estatinas al momento del Ictus Isquémico pueden continuar utilizándolas.
- No está bien establecida la utilidad de la hipotermia inducida.
- Ningún agente supuestamente neuroprotector ha demostrado eficacia en la mejora de los resultados posteriores al Ictus Isquémico.
- Los datos sobre la utilidad del O2 hiperbárico no son concluyentes.
Tratamiento post hospitalización
- Administrar anticoagulantes a los pacientes inmovilizados para prevenir TVP.
- Evaluar la deglución cuando el paciente comienza a beber, alimentarse o recibir medicación oral.
- Los pacientes que no consigan ingerir líquidos o sólidos deben ser usuarios de SNG.
- Movilizar precozmente a los pacientes menos afectados.
- Mantener la terapia de las enfermedades concomitantes.
- Los pacientes que no reciben anticoagulantes pueden utilizar equipos de compresión externa intermitente.
- El uso de antibióticos profilácticos no es beneficioso.
- No se debe usar la sonda vesical rutinariamente.
Complicaciones Neurológicas Agudas
- Utilizar medidas para disminuir el riesgo de edema cerebral y monitorizar rigorosamente al paciente durante los primeros dias para detectar signos de empeoramiento. Neurológico.
- La cirugía descompresiva para el edema cerebral maligno es efectiva.
- Las convulsiones recurrentes después de un Ictus tienen el mismo tratamiento que en otras situaciones.
- No utilizar anticonvulsivantes profilácticos.
- La colocación de un dren ventricular es útili en los pacientes con hidrocefalia aguda secundaria al Ictus Isquémico.
Autor: © Dr. Luis Alberto Sánchez, publicación original el 27/05/2014 para el site Prontuarioweb.


Pingback: Manejo precoz de pacientes con Ictus Isquémico Agudo